Memorias y análisis del curso de actualización del manejo médico integral, de la obesidad
El pasado 25 de mayo del año 2019, tuve la oportunidad de asistir al “Curso de profundización para el manejo médico integral de la obesidad”, celebrado en la ciudad de Medellín, Colombia; avalado y promulgado por la Asociación Colombiana de Obesidad, FUNCOBES, y direccionado por el subespecialista, endocrinólogo, el Dr. Hernán Yupanqui.
Fueron ocho los profesionales especialistas y subespecialistas encargados de la ponencia y la disertación de este curso, dirigido a profesionales médicos.
En este curso se trataron temas desde la obesidad infantil, la terapia cognitivo conductual (TCC) como manejo interdisciplinario, hasta llegar al rol de la epigenética en la etiología multifactorial de la obesidad.
Desde mi punto de vista, las charlas se impartieron con un sentido más informativo y de actualización en lo que se refiere a la terapia farmacológica, que con un enfoque educativo.
A resaltar, la intervención de la psicóloga clínica, miembro del equipo interdisciplinario en el manejo de la obesidad en la Clínica de las Américas de la ciudad de Medellín, quien habló del componente mental del manejo de la obesidad, un área comúnmente ignorado por nuestra profesión.
También, de gran interés, fue la disertación del médico deportólogo, quien defendió la importancia del ejercicio como herramienta primordial en el tratamiento de la obesidad.
Sus ponencias me llamaron la atención, no solamente por su rico enfoque educativo, sino porque dieron un énfasis a la aplicación de métodos accesibles y económicos, como la introspección y el ejercicio en un parque con acceso libre.
Sin embargo, para mí fue una sorpresa la ausencia total del abordaje nutricional en el manejo de la obesidad. Se pasó por alto las recomendaciones actuales de la American Diabetes Association, (ADA) y de la American Association of Clinical Endocrinologists (AACE). R, R
Ya que la AACE en el último congreso, celebrado los días 24 al 28 de abril del año 2019, en la ciudad de Los Ángeles, California en EEUU, abordó la alimentación baja o muy baja en carbohidratos como terapia conjunta en el manejo de los pacientes con obesidad y diabetes tipo 2.
A continuación procederé a resaltar algunos puntos cardinales, que a juicio personal, sobresalen, no por el impacto positivo de su aplicación en el manejo integral del paciente obeso, sino por su deficiencia en fundamentos epidemiológicos, bioestadísticos e interdisciplinarios.
Plasmaré entonces su contenido a manera de resumen, parafraseando a los ponentes del curso en los siguientes títulos y resúmenes de sus presentaciones.
Sólo al final de estos cinco puntos, expondré algunas reflexiones desde un punto de vista médico, siempre basadas en la evidencia científica actual y en el entendimiento biológico del ser humano.

| Mi recuento del contenido del curso 1. EL PESO DE LA PRE-DIABETES COMO FACTOR DE RIESGO CARDIOVASCULAR Se conoce como diabetes tipo 2 a la presencia de dos o más de los siguientes niveles en los hallazgos clínicos y paraclínicos: • Glucemia en ayunas mayor o igual a 126 mg/dl • Prueba de tolerancia oral a la glucosa mayor o igual a 200 mg/dl a las 2 horas del examen post-carga • Hemoglobina glicada mayor o igual a 6.4% Todo lo demás, asociado a síntomas de hiperglucemia crónica: sensación de mareo, polidipsia (aumento en la ingesta de líquidos), poliuria (aumento en la frecuencia de la micción), pérdida de peso sin explicación clara, Acantosis nigricans (hiperpigmentación en algunos pliegues del cuerpo como el cuello, y otros). Lo que esté por debajo de dichos niveles, se consideraba anteriormente como normal. Sin embargo, en los últimos años se viene hablando nuevamente de la pre-diabetes, que como su nombre lo dice, precede al diagnóstico de la diabetes tipo 2 según los parámetros de laboratorio, y está relacionada con mayor riesgo cardiovascular que incluso la misma diabetes tipo 2 diagnosticada. Lo anterior es por la ausencia del diagnóstico precoz de la pre-diabetes y la mayor posibilidad de la existencia de diabéticos tipo 2 de novo no tratados. Parámetros de laboratorio para el diagnóstico de la prediabetes: • Glucemia en ayunas mayor o igual a 100 y menor a 126 mg/dl • Prueba de tolerancia oral a la glucosa mayor o igual a 140 y menor a 200 mg/dl a las 2 horas del examen post-carga • Hemoglobina glicada mayor o igual 5.7% y mayor a 6.4%. En Latinoamérica tenemos reportes de que más de 33 millones de personas sufren este padecimiento, de los cuales 1.5 millones están en Colombia. Más del 50% de los colombianos tienen un índice de masa corporal (IMC) por encima de lo recomendado,15% siendo obesos y 35% estando en sobrepeso. La obesidad no respeta estrato social: 38.7% en estrato socioeconómico bajo y 28.3% en estrato socioeconómico alto, según la Encuesta Nacional de Salud – ENS 2015). R El entorno obesogénico ayuda al desarrollo de múltiples patologías crónico–metabólicas como la diabetes tipo 2, presión arterial alta, dislipidemia mixta, algunos tipos de cáncer, entre otras enfermedades. El FinDRISC (R), es un cuestionario diseñado para establecer el riesgo de padecer de diabetes tipo 2, de acuerdo al resultado obtenido al realizar un cuestionario de factores de riesgo, siendo 50% mayor el riesgo de padecer de diabetes tipo 2 si se sobrepasan los 20 puntos del cuestionario. El inicio de la diabetes tipo 2, tiene como sustento la resistencia al efecto de la insulina en los tejidos periféricos dependientes de ella. Esta resistencia a la insulina viene acompañada de la resistencia al efecto de la leptina: hormona producida en el tejido adiposo, y la cual cumple una función anorexigénica cerebral; esto se traduce en una la inflamación hipotalámica. La resistencia a la insulina promueve la muerte de las células beta pancreáticas, haciendo más rápida la falla de dicho órgano endocrino y hace necesario la posterior utilización de insulina exógena como consecuencia subyacente. La hormona leptina cumple funciones químicas y fisiológicas muy importantes como: • Disminución en la producción o liberación de la hormona glucagón • Disminución en la producción de ceramidas (protegiendo así las células beta del páncreas) • Aumento en la actividad funcional de la insulina (sensibilidad de la insulina a los tejidos periféricos dependientes de ella) • Disminución de la lipotoxicidad y la glucotoxicidad (disminuye la inflamación crónica silenciosa de bajo grado) Por ende, la obesidad tiene una correlación con la resistencia a la insulina y a la leptina. De hecho, se ha estimado que a mayor tiempo de resistencia a la hormona de la insulina y a la hormona leptina, mayor es el riesgo de muerte de las células beta del páncreas. El sufrir de dicha resistencia por más de 10 años está asociado con un 75% mayor riesgo de presentar muerte de las células beta pancreáticas y por ende la posterior falla del páncreas. “La falta de diagnóstico de la prediabetes hace más daño que la detectada” [frase tomada del ponente] Se reitera constantemente al público la necesidad de los estilos de vida saludables como la pérdida de peso o el ejercicio constante, incluso la ayuda terapéutica para combatir la diabetes tipo 2. Sin embargo, cada vez se hace más imperativa esta recomendación. Los procesos endocrinos asociados al aumento de peso y el consecuente ambiente propicio para desarrollar la obesidad, comúnmente llamado “ambiente obesogénico”, que se genera, debido a su alto efecto lipotóxico y glucotóxico, actúan a modo de círculo vicioso, que lleva a consecuencias nefastas a nivel micro y macrovasculares. Estas consecuencias son las que desencadenan la posterior necesidad del uso de prótesis de miembros inferiores, riñones y cristalinos pseudo-nuevos. Las guías actuales del manejo de la prediabetes hacen pleno énfasis en la pérdida de peso a través de los estilos de vida saludables, acompañados de terapia farmacológica (con especial con aquellos pacientes que tienen múltiples factores de riesgo), con medicamentos que contengan metformina, ascarbosa (ya descontinuada en nuestro medio por los efectos gastrointestinales severos), TZD (tiazolidinedionas), agonistas GLP (péptido similar al glucagón – siglas en inglés), y entre otros. En los últimos años se han realizado estudios de asociación entre el riesgo cardiovascular y la prediabetes en Colombia, llegando a la conclusión de que hay entre un 23% y un 50% de riesgo absoluto de presentar enfermedades cardiovasculares en aquellos pacientes que sufren de diabetes tipo 2 y prediabetes respectivamente. En uno de los estudios más representativos del tratamiento en la diabetes tipo 2, comparando el uso de metformina versus estilos de vida saludables, (estudio DPP Europeo) (R), se concluyó que la pérdida de 1 kg de peso, disminuye 16% el riesgo de desarrollar la diabetes tipo 2. 2. HERRAMIENTAS DIAGNÓSTICAS EN OBESIDAD, MÁS ALLÁ DEL ÍNDICE DE MASA CORPORAL Se habla de prevención cuando ya se sufre alguna enfermedad. Nos prometen cuerpos bonitos a pesar del consumo de comida chatarra, o los famosos cheat meals. Nos incentivan a correr y rendir como el atleta Usain Bolt, que comía cien nuggets de «pollo», al día, del McDonald’s simplemente porque él lo hacía y con ello fue campeón en los juegos olímpicos con récord mundial. Esta manera de hablar y de pensar simplemente muestra lo arcaico y desactualizado del marco de Calories in, Calories out, o CICO, eso sin mencionar otras incoherencias más. La obesidad es el trastorno del tejido graso, por lo que no existe el concepto de “obeso sano’’. Este trastorno se da por la pérdida del equilibrio entre las adipoquinas y las mioquinas, sustancias inflamatorias y anti-inflamatorias respectivamente, o también conocida como «grasa disfuncional». La OMS resume la obesidad como «el exceso de grasa corporal y su posterior afección en la salud del individuo». Los estudios muestran que un IMC dentro de límites normales (18.9 a 24.9) no asegura salud (R), ya que en estos mismos estudios se observa que en mujeres con un IMC normal, el 63% tienen alteración del tejido graso. En mujeres con sobrepeso, el 98% tienen alteración del tejido graso; y en mujeres con un IMC de obesidad, el 100% tienen alteración del tejido graso. Lo anterior sirve para confirmarnos que basar nuestro diagnóstico de ‘obeso‘ a partir de la estatura y el IMC del individuo, ignora la composición corporal total del individuo, con lo cual pasaríamos por alto aquellos individuos que, aunque delgados por fuera, tienen características que bien los ubica en la categoría de obesos. Estos son los conocidos thin on the outside, but fat in the inside, o TOFI (por sus siglas en inglés), quienes muy probablemente son concomitantes con la prediabetes, y ven aumentado mucho más su riesgo cardiovascular. Para el diagnóstico del paciente en sobrepeso y obeso, deben tenerse en cuenta 4 aspectos importantes: • IMC (índice de masa corporal) • Composición corporal (medidas antropométricas) • Distribución adiposa (porcentaje y gramaje de grasa en los compartimentos del cuerpo) • Impacto metabólico (exámenes sanguíneos de resistencia a hormonas, marcadores inflamatorios y alteración del patrón lipídico) El IMC es el factor que menos predice la mortalidad; en cambio, la distribución de grasa es la que más la predice. R Incluso tomar medidas de los niveles de insulina a los 30 minutos de la primera carga de la glucosa es el mejor predictor de distribución adiposa anormal. Otro métodos es calcular la distribución de grasa corporal con la ecuación de CUN-BAE (R) que con un coeficiente de varianza del 3 al 4 % y extrapolándolo a otras poblaciones, se convierte en una herramienta matemática gratuita para aquellos que carecen de tecnología de punta. La bioimpedancia eléctrica de 8 electrodos es la herramienta más sensible y específica para la medición del compartimento corporal en comparación con la de 2 a 4 electrodos, siendo esta la medición más utilizada en la práctica clínica. El DEXA con coeficiente de varianza del 1%, es el estándar de oro para la medición antropométrica, pero su difícil acceso por sus altos costos y baja practicidad, la hacen poco asequible y accesible para la mayoría de la población. Es importante agregar que no siempre la presencia de mayor tejido muscular, conlleva a mejor salud. De hecho, existe una situación llamada «músculo disfuncional por infiltración de grasa» y puede ser malinterpretada si no se tiene la pericia en el diagnóstico. Así pues, se puede concluir que el factor IMC es una herramienta importante para estudios poblacionales, pero no es muy específica y sensible para ser utilizada en la valoración única e individual de la obesidad y trastornos asociados al sobrepeso. 3. ¿QUÉ HAY DESPUÉS DE LA RE-GANANCIA? DE PESO EN LA CIRUGÍA BARIÁTRICA? Algunos textos científicos, apuntan a que la cirugía bariátrica es la herramienta más poderosa que existe actualmente para el tratamiento de la diabetes tipo 2 y la obesidad. Sin embargo, los mismos cirujanos bariátricos reconocen el fracaso de la cirugía para mantener el peso saludable en pacientes que se la practican. Este fracaso está entre en un 12% al 25%, debido a la re-ganancia del peso perdido, e incluso el índice de fracaso es mayor en algunos casos de los intervenidos quirúrgicamente. El hipotálamo regula el consumo de alimentos y el gasto energético por medio de hormonas contrareguladoras anorexigénicas y orexigénicas; entre ellas, la leptina. El punto homeostático del peso, llamado comúnmente “set point”, es uno de los grandes retos para el tratamiento de la obesidad. Su posible variación y disregulación, hace que a algunas personas se les haga más difícil perder peso, a pesar de llevar una alimentación hipocalórica. Es el mismo cambio de peso el que hace que el cuerpo defienda el nuevo ‘’set point’’ adquirido mediante el desarrollo de la obesidad, a pesar de la pérdida inicial de algunos kilos de peso a través del tratamiento dietético. Si, por ejemplo, el cuerpo inicialmente estaba diseñado para un metabolismo energético de 1.800 «calorías» (no estamos muy seguros de que existan las calorías desde el punto de vista bioquímico) al día para su homeostasis biológica, y por su obesidad aumenta el consumo de «calorías» a 2.500 al día por varios años, ese nuevo set point será defendido por el mismo metabolismo a pesar de que no sea óptimo para la salud del individuo. Este nuevo set point, alcanzado por el nuevo peso corporal, hará que el paciente llegue rápidamente a una meseta, o “plateau’’ en la pérdida de peso, pero será secundario en la necesidad imperante de guardar nuevamente energía a pesar del exceso actual por causa del reset metabólico. Algunas hormonas orexigénicas, como el neuropéptido Y, y el AgRp, buscan defender el nuevo set point. Lo hacen causando resistencia a la leptina, provocando menor saciedad y mayor hambre pseudo-fisiológica en el individuo, y desencadenando incluso la disminución del metabolismo y trastornos de la conducta alimentaria. R Algunos fármacos para el manejo de la obesidad han demostrado escaso efecto en la pérdida de peso, como es el caso del Orlistat. Con un promedio de pérdida de peso de 2.39 kg a 6 kg al cabo de usarlo por menos de 2 año de duración. R R Por su parte, el medicamento Liraglutide o “SAXENDA” estimula el cerebro para que la persona consuma menos alimentos. Su eficacia se ha visto en la pérdida de peso de un poco más del 5% en aproximadamente el 50% de los casos estudiados, R, R, R Al final, el problema del peso se da por múltiples factores, entre ellos la mala alimentación y la poca actividad física, siendo la cirugía bariátrica la mejor opción para su tratamiento y los medicamentos anti-obesogénicos como terapia preventiva contra la re-ganancia de peso. 4. OBESIDAD PEDIÁTRICA, UN PROBLEMA CRECIENTE Antiguamente había más muertes por desnutrición, pero ahora hay más muertes por obesidad. De hecho, hay un incremento en la obesidad en niños y niñas de 8 y 6 veces, respectivamente. Hemos disminuido la prevalencia de la desnutrición pasando de 8.6% a 3.5% y aumentado la prevalencia de la obesidad pasando de un 4.9% a un 6.3%, según datos del año 2015. Hay 3 momentos en la vida de la madre y del niño que son vitales para el desarrollo de la obesidad, con referencia al peso: Para la madre: Peso en el momento previo al embarazo Peso en el momento que dura el embarazo Peso en el momento después del embarazo (post-parto) Para el niño(a) son: Peso en los primeros 3 años de vida Peso entre los 6 a 8 años de edad Peso en la adolescencia Se ha reportado que el 90% de los niños y niñas que tienen un exceso de peso en los primeros 3 años de vida y que se mantienen así hasta la adolescencia, serán obesos y tendrán problemas relacionados a dicho desorden metabólico como la diabetes tipo 2. Entre los 2 a 6 años de edad, hay unos cambios epigenéticos vitales para el desarrollo de la obesidad y de la diabetes tipo 2. “Una generaciones de niños sanos resultará gracias a la educación de los adultos”[frase tomada del ponente] 5. CIRUGÍA BARIÁTRICA: LA REALIDAD DESPUÉS DE LA INDICACIÓN A pesar de que no había tanto conocimiento de la fisiopatología multifactorial de la obesidad, antiguamente algunos hombres y sucesos históricos ya nos indicaban algo del problema del obeso. Algunas afirmaciones de la antigüedad: • Galeno, médico griego, describía la obesidad como Polisarkos (Poli = varios, sarkos = compartimento). Es decir, el aumento de varios compartimentos. • Hipócrates se refería a la obesidad como “sangre en exceso” • Hasdai Ibn Shaprut, le suturó la boca al rey Sancho I para que bajara de peso Anteriormente, el cirujano bariátrico era el primero en responder y ser responsable del tratamiento del paciente obeso. Hoy día, el cirujano bariátrico debe ser el último profesional del equipo interdisciplinario que toma participación en la asistencia de un paciente obeso con su posterior intervención quirúrgica. Los diferentes efectos secundarios, como la re-ganancia de peso y el fracaso terapéutico quirúrgico, deberían ser suficientes para que se requiera la conformación de un equipo interdisciplinario, con profesionales aptos y doctos en la materia. Este equipo debería ser el responsable de evitar las complicaciones producidas en el tratamiento superficial de un problema de profundidad psicológico-espiritual. |
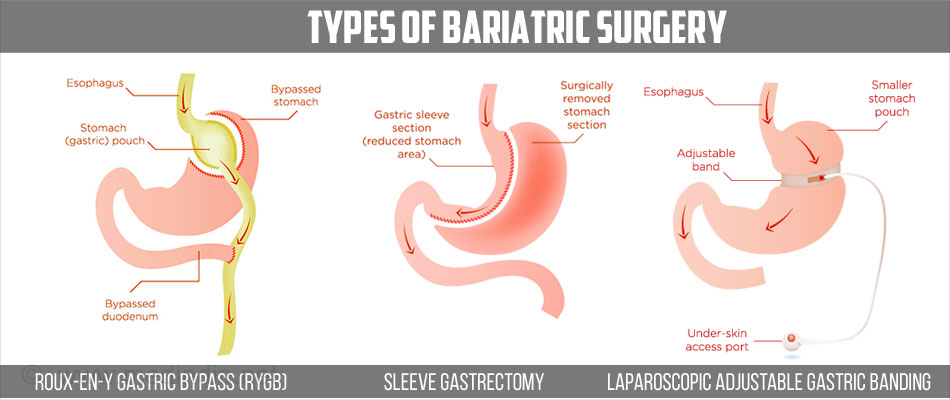
Mi Análisis del Contenido del Curso
A pesar de que fueron 8 disertaciones en total, los anteriores 5 apartados son el resumen de ideas que logré capturar durante el “curso”.
Como ya dije, algunos de estos puntos los decidí resaltar, debido a que no cuentan, en su totalidad, con un respaldo científico, de hecho, algunos de ellos carecen de una veracidad basada en la evidencia.
A continuación haré algunas reflexiones desde un punto de vista médico, basadas en la evidencia científica actual y en el entendimiento biológico del ser humano.
1. EL PESO DE LA PRE-DIABETES COMO FACTOR DE RIESGO CARDIOVASCULAR
Como se explicó anteriormente, se debe reevaluar la conducta actual para el diagnóstico de la diabetes tipo 2 y de la pre-diabetes. Debido a que podemos inducir que existe un momento metabólico alterado previo al desarrollo de la diabetes tipo 2.
Un diagnóstico más temprano garantizaría que el profesional actuará de forma proactiva, evitando así la instauración de dicha enfermedad.
Muchos profesionales pueden hacerse la siguiente pregunta a partir de lo expuesto: ¿Acaso puede la pre-diabetes existir incluso antes de la aparición de los rangos diagnósticos descritos? La respuesta es que sí.
Si nos basamos en el fundamento principal para el desarrollo de la diabetes tipo 2, veremos que esta se da lenta y paulatinamente, iniciando con la resistencia patológica a la insulina en los tejidos periféricos dependientes de ella, y la posterior alteración de la glucemia. Por lo tanto, previo a la aparición clínica de la misma, hay un momento clave en que se puede intervenir.
Fue precisamente por esto que, durante esta charla, procedí a hablar en público cuando se me dió la palabra por el ponente, donde mencioné que el hecho de que la medición de la insulina en la sangre no esté en las guías clínicas actuales, no significa que no pueda usarse como una herramienta útil para el diagnóstico y la subsecuente prevención de la prediabetes, evitando así la posterior diabetes tipo 2.
A esto, el ponente de la charla respondió:
“no hay consenso mundial y nosotros los endocrinólogos no ordenamos todavía la insulina como paraclínico mandatorio”
Me gustaría mucho de verdad, que el respetado ponente revise algunos artículos de importancia clínica acerca de la medición de la insulina en la sangre como marcador de la inflamación y como indicador del factor de riesgo para el desarrollo de la diabetes tipo 2.
Una revisión de Felipe Pollak y sus colaboradores del Departamento de Nutrición, Diabetes y Metabolismo, Facultad de Medicina, Pontificia Universidad Católica de Chile R, condujo a la aceptación de que la insulinemia post-carga oral de la glucosa como método es un indicador para el diagnóstico de la resistencia a la insulina.
En esta misma revisión de Pollak, et al. (R), define como resistencia a la insulina (RI) a la disminución de la acción biológica de esta hormona en el organismo. R
Este defecto produce alteraciones en sus acciones metabólicas (homeostasis de la glucosa, metabolismo lipídico y protéico), y en las no metabólicas (exacerbación de efectos mitogénicos). En la ausencia de una falla de la célula beta, el páncreas compensa esta situación aumentando la secreción de insulina generando así un estado de hiperinsulinemia.
La RI patológica está asociada a múltiples enfermedades metabólicas como la diabetes tipo 2, hipertensión arterial, dislipidemia mixta, hiperuricemia, esteatosis hepática (hígado graso no alcohólico), síndrome de ovario androgénico y síndrome metabólico. R, R
Los métodos disponibles para la evaluación de la RI, es el ‘’clamp euglucémico-hiperinsulinémico’’, el cual se considera como el gold estándar. R
Sin embargo, por su dificultad para ser utilizado comúnmente, se ha definido la “prueba de tolerancia oral a la glucosa con insulinemias (PTGO)” como una alternativa clínica de buena calidad. Consiste en medir las insulinemias y glucemias en ayuno, y a los 30, 60, 90 y 120 minutos posterior a la ingesta de una carga oral de 75 gramos de glucosa. El resultado en ayunas nos permiten calcular el índice HOMA-IR (Homeostatic Model Assesment), los valores post-carga y el índice de sensibilidad a la insulina (ISI-composite), respectivamente. R, R
Ambos han demostrado correlación significativa con el método ‘’clamp euglicémico-hiperinsulínico’’. El ISI-composite ha mostrado mayor correlación que el HOMA-IR por considerar que el promedio de insulinemias y glucemias obtenidos de la PTGO representa una mejor estimación de la RI corporal total, mientras que el HOM-IR representa principalmente la RI hepática. R
Los valores del diagnóstico de la RI tomados como referencia son los siguientes: valores mayores de 100 y 60 Mu/ml a los 60, y 120 mns, respectivamente. El primer punto de corte (100 Mu/ML) se ha establecido arbitrariamente. El segundo punto de corte se propuso basado en el estudio prospectivo de París, el cual asoció insulinemias mayores a 445 pmol/l (equivalente a 60 Mu/ml), con un aumento de 1.6 veces del riesgo cardiovascular independiente de las glucemias. R
En el estudio de Pollack, se llegó a la conclusión de que, basándose en el índice ISI-Composite, el 25% de los sujetos de su muestra y aquellos que tienen sensibilidad a la insulina normal, serían diagnosticados con RI. Esto recalca la importancia de revisar el uso de dichos valores. R
En la población estudiada proponen utilizar como punto de corte para estimar la RI los valores de 130 y 80 Mu/ml, correspondientes a una aproximación de los 127 y 81 Mu/ml, para insulinemias a los 60 y 120 mns de una PTGO en individuos normoglucémicos (de acuerdo a los estudios).
Actualmente, los estudios muestran una posible correlación entre la RI patológica y el desarrollo de enfermedades, como la diabetes tipo 2 y las de tipo cardiometabólicas, también referidas en el estudio de Zavanori y colaboradores. R
En conclusión, el gran aumento de diagnósticos de prediabetes, gracias a estas mediciones descritas, nos deberían invitar a la reconsideración de si es adecuado basarnos solamente en los indicadores clásicos para empezar a considerar intervenciones terapéuticas para el paciente; o si también podemos utilizar herramientas accesibles y asequibles, como es el caso de las insulinemias. Así, podríamos actuar más tempranamente en dichos pacientes, evitando el deterioro de las células beta del páncreas y su posterior complicación.
2. HERRAMIENTAS DIAGNÓSTICAS EN OBESIDAD: MÁS ALLÁ DEL ÍNDICE DE MASA CORPORAL
Claramente, durante el curso se abordó la importancia de la medición de la composición corporal como un todo, y que evitara no solo basarse en el IMC para el diagnóstico de la obesidad. Esto es muy positivo.
Sin embargo, aunque la ecuación CUN-BAE enfatizada como ayuda en el diagnóstico del paciente obeso, ya que nos permite calcular matemáticamente la grasa corporal, no todos los profesionales de la salud tienen el conocimiento suficiente para arrojar resultados confiables.
De hecho, algunos estudios han demostrado que el perímetro de cintura constituye un parámetro de medida imprescindible en la valoración del paciente obeso, independientemente del IMC. Puesto que se ha demostrado una relación entre obesidad abdominal y riesgo cardiometabólico. R
La simple medición del perímetro abdominal permite una valoración indirecta del tejido adiposo visceral (VAT, por sus siglas en inglés), lo que permite la asociación del riesgo con la resistencia a la insulina patológica, y con el desarrollo de la diabetes tipo 2, de la dislipidemia mixta, de la hipertensión arterial y del mayor riesgo cardiovascular. R
El punto de corte del perímetro abdominal, para el diagnóstico de la obesidad abdominal, depende de la región estudiada. Para los europeos su punto de corte es >94 cm en hombres y >80 cms en mujeres; para los asiáticos el punto de corte es >90 cms en hombre y >80 cms en mujeres; para los Colombianos, el punto de corte es >94 cms en hombres y >90 cms en mujeres, sin hacer caso omiso de los >88 cms, ya que desde ahí tienen un riesgo cardiometabólico importante; y para el resto del mundo , según el estudio ATPIII , el punto de corte es >102 cms en hombres y >88 cms en mujeres, correlacionado con un IMC >30 KG/m2. R
Así pues, quiero exponer que el no contar con medios tecnológicos para la medición de la composición corporal, tales como la impedanciometría y el DEXA, no debería ser un impedimento utilizando otras mediciones de tamizaje en la población intervenida, para poder determinar el riesgo cardiometabólico.
Cabe aclarar que la medición aislada del perímetro abdominal no es suficiente, sin ser despreciable. Son la sumatoria de la medición del perímetro abdominal, la toma de exámenes metabólicos (entre ellos la insulinemias), la medición del IMC y los hallazgos al examen físico de RI, lo que nos permitirán aumentar la sensibilidad del diagnóstico del síndrome metabólico o de la prediabetes.
3. ¿QUÉ HAY DESPUÉS DE LA REGANANCIA DE PESO EN LA CIRUGÍA BARIÁTRICA?
El ponente que expuso acerca de la reganancia de peso en pacientes con cirugía bariátrica, fue enfático en afirmar que la obesidad es una enfermedad crónica incurable, refiriéndose al famoso “set point”.
Parece que desconoce que el set point regulado epigenéticamente, puede ser manipulado positivamente, para que dicho punto de balance varíe a pesar de los cambios en la composición corporal y su distribución de grasa.
Esta manipulación positiva puede darse por los cuerpos cetónicos que se forman a partir de ayunos y la alimentación muy baja en carbohidratos, comúnmente llamada dieta cetogénica o “keto diet’’. Cabe además incluir que los beneficios de estos cuerpos cetónicos en los individuos van más allá de su efecto en el set-point, sino también tienen influencias epigéneticas de importancia descritas en estudios. R
Sabiendo esto, procedí a pedir la palabra para preguntar lo siguiente:
“Si el problema fundamental de la obesidad radica en los malos hábitos de vida, entre ellos la mala alimentación, la cual altera el “set-point”, ¿por qué no más bien no nos enfocamos en los cuerpos cetónicos formados naturalmente por el cuerpo humano?
Éstos incluso han demostrado tener capacidad epigenética, por lo que no nos debería sorprender que influyan favorablemente en la regulación del «set point». Entonces en lugar de optar por la tan común recomendación de cirugías y medicamentos anti-obesogénicos, que sólo aumentan el estrés en los pacientes, ¿por qué no enfocarnos en la modulación de la obesidad mediada por los cuerpos cetónicos?’’
A esto, el ponente procedió a responderme: “no hay suficiente evidencia de los beneficios de la alimentación cetogénica, ya que un día salen estudios que la avalan, y al otro día salen estudios que la rebaten”.
Incluyó, “por ejemplo, este año salieron dos estudios acerca del desayuno completamente contradictorios. Uno diciendo que era mejor no desayunar, y otro afirmando que no desayunar se relacionaba con riesgo cardiovascular’’.
La anterior respuesta, para los que conocemos un poco más a profundidad los beneficios de la cetosis fisiológica, nos lleva a pensar que le hace falta conocer al respecto.
La alimentación baja en carbohidratos ha sido utilizada desde tiempos muy antiguos, incluso por el Dr. Elliot Joslin, padre de la diabetes tipo 2. En sus primeros tratamientos, el Dr. Joslin, utilizó alimentaciones bajas en carbohidratos en sus terapias, incluso sin entender muy bien el proceso bioquímico, fisiológico, metabólico y epigenético que producen los cuerpos cetónicos en la salud del ser humano. R
Además, existen más de 71 estudios, incluyendo meta-análisis, que respaldan la efectividad y superioridad de la alimentación baja o muy baja en carbohidratos en la pérdida de peso, y en la mejoría de los parámetros metabólicos en pacientes con diabetes tipo 2 y obesidad, comparándola con aquella que utiliza alimentaciones bajas en grasa y altas en carbohidratos. R
A esto se suma que cada día más estudios con resultados muy positivos en diferentes campos de la salud surjan, y la alimentación baja o muy baja en carbohidratos mande la parada, como por ejemplo, en el manejo coadyuvante de algunos tipos de cáncer como el glioblastoma multiforme R, R
Sin olvidarnos del punto principal, la alimentación muy baja en carbohidratos, que da como resultado un mayor grado de cetosis fisiológica, ha demostrado su papel epigenético en el metabolismo energético, neuronal, hepático (biogénesis mitocondrial), y en el metabolismo de la célula cancerígena, entre otros R
Puede atribuirse que el reconocimiento recibido por parte de la ADA y de la AACE como terapia nutricional más óptima para los pacientes con diabetes tipo 2, ha sido por los más de 100 años de estudio científico y excelentes resultados R, R
Ahora más que antes podemos concluir con confianza que la alimentación baja o muy baja en carbohidratos ha sido, es y seguirá siendo el mejor camino para la prevención y reversión de patologías metabólicas, adoptándola como el VERDADERO estilo de vida saludable.
4.CIRUGÍA BARIÁTRICA: LA REALIDAD DESPUÉS DE LA INDICACIÓN
Durante el curso, la afirmación hecha por el ponente en la que aseguró que la obesidad era una enfermedad incurable y la cirugía bariátrica es el mejor tratamiento para los pacientes obesos, se vió también rebatida con la nueva exposición de otro ponente.
Es poco lógico creer que un problema mental, como incluso fue delineada y resaltada por la exposición de la psicóloga del curso, se arregle con una solución corporal y de carácter efímero temporal.
Intentar sanar un trastorno emocional con un trastorno anatómico-corporal adquirido, es similar a intentar apagar un incendio con más gasolina. Se han reportado suicidios de pacientes post cirugía bariátrica dentro de los 3 primeros años después de la misma. R
La cirugía bariátrica depende, en gran medida, de su operador, y por lo tanto sus resultados también, aumentando la ineficacia de esta técnica por depender de una habilidad humana. Se conocen evaluaciones cualitativas, entre ellos mismos, que van desde una escala de calificación de 2.9 hasta 4.4
Entre los problemas intra y postoperatorios encontrados, se encuentran: infección del sitio operatorio (ISO), dehiscencia de la herida, absceso abdominal, estenosis anastomótica, sangrado, neumonía nosocomial, insuficiencia respiratoria, insuficiencia renal, tromboembolismo venoso, infarto del miocardio, paro cardiaco, muerte, entre otros. R
Sabemos que toda práctica médica y quirúrgica para la corrección y mejoramiento de una patología establecida, tiene su riesgo de complicación. Por tanto, es claro que el mejor tratamiento siempre será la prevención misma de la enfermedad.
De hecho, la alimentación baja o muy baja en carbohidratos, “low carb”, “keto diet”, mejora patrones de salud mental, entre ellos los relacionados con la depresión (R), permitiendo sumar beneficios al tratamiento conjunto e interdisciplinario del paciente obeso.
Yo me atrevo a comparar la cirugía bariátrica con el tratamiento realizado por Hasdai Ibn Shsrprut, quien le suturó la boca al rey Sancho I para poder bajar de peso. La primera difiere de la segunda en la intención de tratar el problema en el estómago para hacer de este procedimiento más fácilmente aceptable.
Con el debido respeto al ponente a quien insinuó que la cirugía bariátrica es la mejor terapia para pacientes obesos y diabéticos tipo 2, implicando un afán por abordar el problema de la misma manera que se hizo cientos de años atrás, sólo que con diferente calidad, color y costo económico de la sutura.
Finalizo agregando que, siempre serán de gran importancia para el crecimiento profesional de la comunidad las reflexiones y las críticas constructivas hechas con respeto en cualquier disertación. A continuación, dejo un llamado a la reflexión en varios aspectos.
Conclusiones personales:
1. Sobre el uso de la terapia en el tratamiento de la obesidad, al no tener en cuenta su etiología
Sabemos que la obesidad es una enfermedad crónica y multifactorial, fundada básicamente por malos hábitos de vida, y tomando consciencia de que la nutrición es uno de los más importantes.
El no haber profundizado en temas psico-espirituales y nutricionales bajos en carbohidratos deja ver superficialidad en el acercamiento terapéutico del manejo integral de la obesidad.
Se debe recordar que las guías actuales de la ADA y de la AACE dan como tratamiento para los pacientes obesos y con diabetes tipo 2 el consumo bajo o muy bajo en carbohidratos.
Ya hemos visto los múltiples estudios que avalan la alimentación baja o muy baja en carbohidratos como la mejor opción nutricional para el mejoramiento de la composición corporal y la reducción de las causas responsables de la inflamación metabólica, en comparación con las demás dietas conocidas.
2.Sobre la interpretación de la teoría de las calorías – CICO “Calories In – Calories Out”.
Los ponentes parecieron enfocarse demasiado en esta teoría, desconociendo el modelo Carbohydrate Insulin Model (CIM), y también descontando el papel de la microbiota intestinal y las ciencias ómicas.
Estas últimas no fueron mencionadas en absoluto, olvidando así por completo el papel de la calidad de los alimentos y su efecto insulínico en el desarrollo de las enfermedades cardiometabólicas, como la obesidad y la diabetes tipo 2.
3.Sobre el enfoque simplista del uso de los medicamentos anti-obesogénicos y la cirugía bariátrica
Parece contradictorio querer atacar este “eco milagroso”, aún sabiendo la poca efectividad en la pérdida y mantenimiento del peso, y sus importantes efectos secundarios de dichos procedimientos y terapias.
La alimentación baja en carbohidratos semeja y supera por mucho los efectos hormonales buscados por los medicamentos anti-obesogénicos, como el Liraglutide, cuya acción es de carácter saciante.
La misma alimentación baja en carbohidratos ayuda a que se produzca saciedad de forma natural, y contribuye a la salud mental en general, siendo reconocida por sus propiedades anti-depresivas.
El enseñar y el reeducar al ser humano para que regrese a lo NATURAL, ayudará a ir contrarrestando el gran estrés que produce la mentalidad drogo-dependiente en la que desembocan muchos usuarios de estas terapias, sobreviviendo mas no viviendo.
Agradecimientos finales
Agradecemos a los organizadores de FUNCOBES y sus ponentes, en especial, al coordinador, el Dr Hernán Yupanqui, por permitirnos el ingreso gratuito a dicho evento.
Sé lo dispendioso de cualquier trabajo logístico en especial coordinando eventos de salud, y además con carácter de no caer en el fervor Hipocrático, es decir, evitando los conflictos de interés.
Felicitamos al equipo interdisciplinario de la Clínica las Américas que asistieron al evento y dedicados al estudio del manejo integral del paciente obeso. Especiales felicitaciones a la psicóloga clínica , Alicia Uribe, por su intento de unir la mente con el cuerpo humano, simbiosis imposible de desligar y difícil concepto de entender para los que no trabajan en la materia.
Mucho más cuando estamos expuestos a ser arrastrados como “zombies incultos” por una sociedad de consumo y sin poder de raciocinio. Estamos dejando de manifestar lo que somos, humanos con capacidad de crítica.
‘’El problema no es el hábito sino el fundamento del mismo’’
–Mauricio Arango O, MD
Investigador nutrimédico LCHF – LATAM
Sé que fue una lectura densa… Expectante por leer sus comentarios,
Doc Mauricio.




